Epilepsie Was tun gegen epileptische Anfälle?
Aus dem Nichts umfallen, Verkrampfen, Abwesend sein: Epileptische Anfälle können das Leben der Betroffenen stark beeinflussen. Welche Behandlungsmethoden gibt es? Und wie leben Patientinnen und Patienten heute mit der Erkrankung?
Ulla Dietrich erinnert sich noch genau an diesen einen Tag vor 15 Jahren: Auf einmal verkrampft sich ihr ganzer Körper, sie verliert das Bewusstsein, ist wie weggetreten. Ihr erster epileptischer Anfall:
Epilepsie: häufige Erkrankung
Ulla Dietrich bekommt Medikamente - die wirken. Jahrelang erleidet sie keinen weiteren Anfall. Ihre Diagnose will sie nicht wahrhaben.
"Ich habe das am Anfang nicht akzeptieren wollen, weil ich ja vorher keine Anfälle hatte. Wieso soll ich von jetzt auf einmal in dem Alter Epilepsie bekommen?"
Ulla Dietrich
Epilepsie ist eine der häufigsten chronischen neurologischen Erkrankungen: In Deutschland sind etwa 600.000 Menschen betroffen – darunter vor allem Kinder und ältere Menschen. Lange haftete der Erkrankung ein Stigma an, sagt Prof. Jan Rémi. Er leitet das Epilepsie-Zentrum am Klinikum Großhadern in München. Doch:
"Früher war Epilepsie nicht zu behandeln. Wenn Menschen einen Anfall hatten, hingefallen sind, dann wusste man gar nicht so recht, was da passiert. Daher kommt dieses Stigma. Mittlerweile ist das nicht mehr gerechtfertigt. Viele Menschen mit Epilepsie leben ein völlig normales Leben. Außer dass sie eben Anfälle haben, die man behandeln muss."
Prof. Dr. med. Jan Rémi, Neurologe, Leiter Epilepsie-Zentrum, LMU Klinikum, München
Epilepsie: Wie kommt es zu einem Anfall?
Ein epileptischer Anfall ähnelt einem Gewitter im Kopf: Einzelne Teile des Gehirns, einige Nervenzellen, sind übermäßig aktiv und geben zu viele Signale gleichzeitig ab. Anfälle können ganz unterschiedlich aussehen: Bei manchen Menschen verkrampft sich der ganze Körper, andere wirken abwesend, sind nicht ansprechbar.
"Je nachdem, wo im Gehirn der Anfall stattfindet, können unterschiedliche Funktionen beeinträchtigt sein. Es kann sein, dass die Funktion zu viel ist, zum Beispiel beim Zucken eines Arms. Oder dass die Funktion verringert ist, zum Beispiel das Bewusstsein bei einer Absence."
Prof. Dr. med. Jan Rémi, Neurologe, Leiter Epilepsie-Zentrum, LMU Klinikum, München
Ein Anfall dauert normalerweise von wenigen Sekunden bis etwa eine Minute. Die Anfallsfrequenz ist sehr unterschiedlich und beeinflusst deutlich die Lebensqualität: Manche Betroffene haben einen Anfall im Jahr, andere mehrere Anfälle am Tag.
Notfall: Der Status epilepticus
Und: Es gibt auch einen Notfall in der Epileptologie, den sogenannten Status epilepticus: Ein Anfall, der nicht mehr aufhört.
"Der typische Anfall beendet sich irgendwann von selbst. Beim Status epilepticus gehen die Anfälle weiter. Das kann zu einem Notfall werden, und es kann Lebensgefahr bestehen. Deswegen ist es durchaus sinnvoll, wenn Anfälle länger dauern, dass man die Rettung ruft."
Prof. Dr. med. Jan Rémi, Neurologe, Leiter Epilepsie-Zentrum, LMU Klinikum, München
Das Umfeld schätzt einen Anfall oft viel länger ein, als er tatsächlich ist. Deswegen empfehlen Experten, nach Möglichkeit die Dauer eines Anfalls zu stoppen. Ansonsten gilt bei einem Anfall: Zuckende Gliedmaßen nicht festhalten, ruhig bleiben, die Betroffenen während des Anfalls vor Verletzungen schützen - zum Beispiel vor Treppen, Gläsern oder scharfen Gegenständen - nach Möglichkeit in die stabile Seitenlage bringen. Und: Nach dem Anfall für die Betroffenen da sein. Denn sie erinnern sich oft nicht daran und können für kurze Zeit etwas verwirrt sein.
Epilepsie: die Ursachen
Was aber können Ärztinnen, Ärzte und Betroffene gegen die Erkrankung tun? Wichtig ist, die genaue Ursache für die Epilepsie zu finden. Denn danach richtet sich die Art der Therapie.
Ursachen für die Erkrankung gibt es viele: Im Kindes- und Jugendalter sind es oft genetische Veränderungen, die Störungen an der Hirnstruktur verursachen. Bei älteren Patienten wird Epilepsie oft durch Schädigungen im Gehirn hervorgerufen – etwa durch einen Hirntumor, die Narbe eines Schlaganfalls oder eine Entzündung im Gehirn.
"Jede Störung des Gehirns, die die Struktur, den Aufbau des Gehirns und vor allem auch die Kommunikation im Gehirn stört, kann generell zu epileptischen Anfällen führen. Nervenzellen müssen Informationen austauschen. Aber wenn sie sich sozusagen anschreien, kein normales Gespräch führen, dann können epileptische Anfälle entstehen. Im Alter über 85 haben zwölfeinhalb Prozent der Bevölkerung Epilepsie."
Prof. Dr. med. Jan Rémi, Neurologe, Leiter Epilepsie-Zentrum, LMU Klinikum, München
Diagnostik: viele Untersuchungen
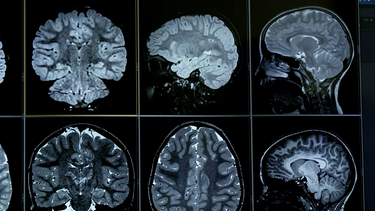
Für eine genaue Diagnostik sind mehrere Untersuchungen nötig, die die Funktionsweise des Gehirns anzeigen – von der Befragung der Patienten über MRT und EEG bis hin zu einer Stoffwechseluntersuchung des Gehirns. Das Neueste: Bald soll künstliche Intelligenz die Ärztinnen und Ärzte dabei unterstützen.
"Ein MRT oder EEG liefert riesige Datenmengen mit tausenden Bildern. Wenn uns die KI darauf aufmerksam macht, bitte diese Stelle genauer anschauen - das wird uns in Zukunft eine große Hilfe sein."
Prof. Dr. med. Jan Rémi, Neurologe, Leiter Epilepsie-Zentrum, LMU Klinikum, München
Nebenwirkungen der anfallssuppressiven Medikamente
Bei Ulla Dietrich ist eine angeborene Fehlbildung im Gehirn die Ursache für die Erkrankung. Sie nimmt Medikamente – wie etwa zwei Drittel aller Menschen mit Epilepsie. Diese sogenannten anfallssuppressiven Medikamente (ASM) unterdrücken die Anfälle, beseitigen aber nicht deren Ursache. Sie hemmen die übermäßige Aktivität der Nervenzellen im Gehirn. Dabei muss der Anfallsschutz durch die Medikamente gegen mögliche Nebenwirkungen abgewogen werden.
"Ich war schnell von 0 auf 100, das ist zackig gegangen. Im nächsten Moment aber wieder gut drauf. Dann depressiv, also wieder nicht gut drauf. Nachts konnte ich nicht mehr schlafen, dafür am Tag von einer Sekunde auf die andere."
Ulla Dietrich
Besserung tritt erst ein, als Ulla Dietrich ein anderes Präparat verschrieben bekommt. Doch was ist mit Patientinnen und Patienten, bei denen die Medikamente nicht anschlagen?
Wenn die Medikamente nicht wirken
Olena hat bei ihrer Tochter schon vieles versucht. Die neunjährige Solomia leidet seit ihrer Geburt an Epilepsie. Der Grund: ein seltener Gendefekt.
"In den schlechtesten Phasen hatte sie bis zu 200 Anfälle am Tag. Alle 15 Minuten. Wir haben über 20 Medikamente ausprobiert. Manche haben ihr ein oder zwei Jahre geholfen und sie hatte keine Anfälle mehr. Doch dann kamen die Anfälle plötzlich von einem Tag auf den anderen zurück. Und wir mussten wieder ins Krankenhaus gehen, um ein neues Medikament zu finden."
Olena
Im März 2022 flieht die Familie aus ihrer Heimat, der Ukraine.
"Als der Krieg begann, war Solomia gerade mit ihrem Vater im Krankenhaus. Die Klinik war sehr nahe an dem Gebiet, in dem die ersten Kämpfe stattfanden. Es war sehr gefährlich. Wir haben sie so schnell wie möglich dort rausgeholt. Und nach dem ersten Schock haben wir begriffen, dass sie Medikamente braucht, für die es in Kiew keinen Nachschub gab."
Olena
Die Epilepsie-Chirurgie
Die Familie entscheidet sich, die Stadt zu verlassen und kommt nach München. In dieser Zeit verschlechtert sich Solomias Zustand sehr.
"Sie hat aufgehört zu laufen. Sie konnte nicht mehr sitzen. Sie konnte ihre Hände nicht bewegen. Sie hat kaum mehr gesprochen. Eigentlich konnte sie nur noch liegen. Um es milde auszudrücken: Das war ein Schock. Das hatten wir so noch nicht erlebt."
Olena
Sie kommt ins Haunersche Kinderspital zu Prof. Ingo Borggräfe. Intensive Untersuchungen ergeben: Bei Solomia könnte eine Operation helfen, in der epileptogenes Gewebe im Gehirn entfernt wird. Für die Familie war sofort klar: Sie wollen diese OP angehen.
"Das war keine schwierige Entscheidung. Wir haben gehofft, dass sie operiert werden kann. Denn ich weiß nicht, was wir sonst noch hätten versuchen sollen."
Olena
Voraussetzungen für eine Operation
Für einen epilepsiechirurgischen Eingriff müssen die Patienten mehrere Voraussetzungen erfüllen: Sie müssen viele Anfälle haben, mindestens drei Medikamente getestet haben, ohne damit eine Verbesserung zu erzielen. Der Epilepsie-Herd muss im Gehirn gut erreichbar und abzugrenzen sein – und nicht in einer Region liegen, die bei einer OP schwere funktionelle Beeinträchtigungen mit sich bringen würde.
"Die Patienten unterlaufen eine Untersuchungskette, die uns am Ende sagt, ob sie gute Kandidaten für einen epilepsiechirurgischen Eingriff sind. Dazu gehört das Langzeit-EEG Video-Monitoring, hochauflösende MRT-Techniken, nuklearmedizinische Verfahren. Aber auch neuropsychologische Verfahren, die uns eine Idee liefern, welches Hirn-Areal funktionell mit beeinträchtigt ist."
Prof. Dr. med. Ingo Borggräfe, Leiter Pädiatrische Epileptologie, Dr. von Haunersches Kinderspital, LMU Klinikum, München
Risiken einer OP
Das Ziel der Operation ist es, dass die Patienten danach anfallsfrei sind. Das funktioniert bei etwa 70 Prozent der Patienten. Doch die OP birgt auch Risiken:
"Zum Beispiel chirurgische Risiken wie Infektionen oder sekundäre Blutungen. In seltenen Fällen kann es innerhalb der Operation zu Gefäßverschlüssen kommen, weil die Gefäße sich verkrampfen. Das sind Dinge, die in maximal fünf Prozent der Fälle auftreten und sehr oft reversibel sind. Eine Komplikation wäre, dass man zum Beispiel die motorische Region im Gehirn schonen wollte und dass es nach der Operation trotzdem langfristig zu einer Veränderungen der Motorik kommt. Das tritt sehr selten auf."
Prof. Dr. med. Ingo Borggräfe, Leiter Pädiatrische Epileptologie, Dr. von Haunersches Kinderspital, LMU Klinikum, München
Solomia wurde vor sechs Monaten operiert und nimmt noch Medikamente. Seitdem hatte sie keinen Anfall mehr. Ihren Helm, der sie lange bei Stürzen geschützt hat, braucht sie nicht mehr. Und doch hat die Familie Angst:
"Sie geht in die Schule, sie hat schon ein paar deutsche Wörter gelernt. Aber wir haben zu viel erlebt. Als dass wir jetzt glauben könnten, alles wäre gut. Im Moment sind wir zufrieden mit jedem Tag, der ein guter Tag ist. Aber wir wissen nicht, was morgen passiert."
Olena
OP für sehr kleine Kinder?
Prof. Borggräfe würde gerne mehr Kinder operieren – auch schon im ersten Lebensjahr.
"Es gibt, da vielleicht Hemmnisse zu sagen, ich operiere mein Kind am Gehirn. Aber es gibt keine Altersgrenze nach unten. Wir operieren mehr und mehr sehr kleine Kinder. Insbesondere bei ihnen glauben wir, dass die Nachhol-Möglichkeit aufgrund der Plastizität des Gehirns, intellektuelle Fähigkeiten wieder zu erlernen, deutlich größer ist."
Prof. Dr. med. Ingo Borggräfe, Leiter Pädiatrische Epileptologie, Dr. von Haunersches Kinderspital, LMU Klinikum, München
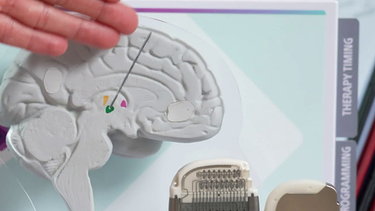
Die Neurostimulation
Auch bei schwer betroffenen Erwachsenen kann eine OP in Frage kommen. Und es gibt noch eine weitere Behandlungsmethode - die sogenannte Neurostimulation. Ärzte implantieren dabei Elektroden im Kopf- oder Halsbereich und stimulieren damit das Gehirn, erklärt Neurologin Dr. Elisabeth Kaufmann.
"Wir nehmen an, dass wir das Gehirn dazu anregen, die Verbindung zwischen den Nerven zu verändern. Wahrscheinlich eher das gesunde Netzwerk stärken, dass die Hemmmechanismen im Gehirn wieder besser werden und die Anfälle besser kontrolliert werden können. Dass es gar nicht erst zum Anfall kommt oder dieser besser eingegrenzt werden kann."
PD Dr. med. Elisabeth Kaufmann, Neurologin, LMU Klinikum, München
Die Patienten brauchen dabei viel Geduld: Denn der Effekt zeigt sich oft erst mit der Zeit.
"Man kann sagen, dass der Effekt in den ersten Monaten oft schon dadurch sichtbar wird, dass die Anfälle vielleicht etwas leichter oder kürzer werden, sich die Patienten danach rascher erholen. Aber erst mit den Jahren sehen wir einen deutlichen Effekt. Bei der Thalamus-Stimulation ist zum Beispiel nach sieben Jahren bei den Patienten über 70 Prozent Anfalls-Reduktion da. Es ist nichts, was innerhalb von Wochen nach der Implantation sichtbar ist."
PD Dr. med. Elisabeth Kaufmann, Neurologin, LMU Klinikum, München
Anfallsfrei werden Patienten bei der Behandlung nur in Einzelfällen. Aber ihre Anfälle können seltener oder schwächer werden. Ein Stück gewonnene Lebensqualität.
Wearables sollen große Anfälle erkennen
Und: Ärzte und Forscher wollen die Lebensqualität der Patienten weiter verbessern - zum Beispiel mit sogenannten Wearables. Die Mini-Computer am Handgelenk sollen erste Signale für Anfälle erkennen und die Betroffenen davor warnen:
"Wearables sind schon gut darin, dass sie erkennen, ob jemand einen großen Anfall hat. Dann können Angehörige oder Betreuer benachrichtigt werden. Das kann für Menschen, die alleine leben, eine ganz wichtige Hilfe sein. Bei den kleineren Anfällen sind die Geräte noch nicht ganz so gut. In Zukunft sollen die Wearables einen auch davor warnen, dass ein Anfall kommt."
Prof. Dr. med. Jan Rémi, Neurologe, Leiter Epilepsie-Zentrum, LMU Klinikum, München
Ihre Lebensfreude hat auch Ulla Dietrich zurückgewonnen. Sie ist gut medikamentös eingestellt und scheut sich nicht, über ihre Erkrankung zu reden.
"Je mehr Leute in meinem Umfeld Bescheid wissen, dass ich Epilepsie habe, umso weniger besteht die Gefahr, dass sie sich zurückziehen."
Ulla Dietrich
Darüber sprechen - und die Krankheit richtig behandeln. Dann wird die Diagnose Epilepsie kein Stigma mehr sein.