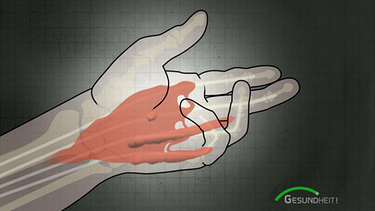
Krumme Hände, schiefe Finger Morbus Dupuytren - nicht heilbar, aber gut behandelbar
Bisweilen wird sie noch "Wikinger-Krankheit" genannt, da sie häufig in Nordeuropa anzutreffen ist. Morbus Dupuytren ist eine Erkrankung des Bindegewebes der Handinnenfläche, die dazu führt, dass die Finger nicht mehr richtig ausgestreckt werden können. Die Krankheit scheint vor allem genetische Ursachen zu haben, aber auch das Alter, Diabetes und Alkohol spielen eine Rolle. Heilbar ist Morbus Dupuytren nicht, aber gut behandelbar.
Prof. Bert Reichert, Chefarzt der Klinik für Plastische, Wiederherstellende und Handchirurgie in Nürnberg, ist einer der wenigen Spezialisten für eine Erkrankung, die zwar sehr häufig ist, aber dennoch kaum bekannt, und wenig erforscht: Bei Morbus Dupuytren oder „Streckhemmung“ geht es um eine gutartige Wucherung in der Handinnenfläche, die bei manchen Patienten zunehmend zu Funktionseinschränkungen führt.
Gut leben mit Dupuytren
Da Reichert bei seinen Patienten immer wieder viele offene Fragen klären muss, engagiert er sich nicht nur als Handchirurg, sondern auch in der Patienten-Aufklärung - mit einem Ratgeber-Buch und mit einem speziellen Youtube-Kanal.
Viele offene Fragen: Häufigkeit und individueller Verlauf
Männer sind häufiger betroffen als Frauen, mit zunehmendem Alter steigt das Erkrankungsrisiko, doch der individuelle Verlauf der Erkrankung ist auch für Spezialisten schwer vorherzusagen. Obwohl die Krankheit zu 80 Prozent genetisch bedingt ist, ist aktuell unklar, warum sie „ausbricht“ bzw. was sie „triggert“. Auch der Verlauf lässt sich schwer vorhersagen: bei vielen Patienten – vielleicht sogar bei den meisten – stagniert die Krankheit in einem frühen Stadium und es kommt auch ohne Behandlung nie zu Funktionseinschränkungen.
Ungünstiger Verlauf
Zu den wenigen Hinweisen auf einen möglicherweise ungünstigen Verlauf zählen z.B. das gleichzeitige Auftreten von „Morbus Ledderhose“ (ähnliche, gutartige Wucherungen an der Fußsohle) oder von „Knuckle pads“ („Knöchelpolster“: (meist) nicht schmerzhafte Polster auf den Fingerknöcheln).
Betroffenes Gewebe: NICHT die Sehnen!
Auch wenn es für Laien so aussieht: bei Morbus Dupuytren geht es nicht um die Sehnen! Betroffen ist eine bindegewebige Platte, die die Handinnenfläche vor Verletzungen schützt, und die über den eigentlichen Sehnen liegt. Da die Haut in der Handinnenfläche fest mit dem bindegewebigen Untergrund verbunden ist, kommt es bei Narben und Verwachsungen schnell zu „Fesselungs“-Phänomenen: die Finger lassen sich nicht mehr strecken.
Zunächst bilden sich in der Hohlhand auf der Bindegewegs-Platte (sog. Palmaraponeurose) kleine Knötchen: eine Art Narbengewebe. Darin findet man eine bestimmte Art von Zellen, die bei Narbenbildungsprozessen die Aufgabe haben, Wunden zu verschließen (Myofibroblasten). Sie können sich „zusammenziehen“ und je mehr sie unter „Zugstress“ gesetzt werden, desto stärker ist ihre „Gegenreaktion“. Wenn dieser Prozess sich fortsetzt, bilden sich direkt unter der Haut feste Stränge, die bis in die Finger reichen und sie dadurch „einziehen“.
Dehnübungen sind bei dieser Erkrankung nicht nur wirkungslos, sondern stehen auch im Verdacht, die Krankheit zu verschlimmern.
Behandlung in der Frühphase: weiche Röntgenstrahlen
Im frühen Stadium der Krankheit, wenn die Knoten in der Handinnenfläche sich bilden und die Krümmung der Finger noch nicht oder nur schwach ausgeprägt ist, kann die Erkrankung mit einer Bestrahlung günstig beeinflusst werden. Diese Bestrahlung mit schwachen Röntgenstrahlen ist derzeit die einzige Behandlung, die die Krankheit aufhalten kann. Ca. 80 Prozent der Patienten profitieren davon, die Nebenwirkungen sind überschaubar:
"Wir selbst haben auch schon mal ein größeres Kollektiv untersucht, hier hatten wir so in 20 Prozent der Fälle eine bleibende Trockenheit der Haut in dem Bestrahlungsfeld, aber das hat die Patienten nicht weiter eingeschränkt, und das kann auch gut mit einer Handcreme behandelt werden."
Prof. Dr. med. Bernadette Eberlein, Klinik und Poliklinik für Dermatologie u. Allergie am Biederstein, TU München
In der Klinik am Biederstein besteht die Behandlung aus acht Terminen im Verlauf eines Dreivierteljahres, bei denen die betroffenen Stellen gezielt bestrahlt werden.
Zu selten angeboten: Minimalinvasive Behandlung Perkutane Nadelfasziotomie (PNF)
Bei der sogenannten perkutanen Nadelfasziotomie, kurz PNF, werden die vernarbten Stränge durch die Haut mit Nadeln perforiert, und dann zerrissen.
"Das kam aus Frankreich, aus den Beneluxländern. Dort ist man sehr viel weiter in der Anwendung dieser Methode, die Methode ist anerkannt aufgrund des sehr günstigen Verhältnisses von Aufwand, Kosten und Nutzen. Ich würde mir wünschen, dass sehr viel mehr Kollegen sich überlegen, diese Methode zu erlernen und dann anzubieten, weil sie dann auch die Möglichkeit haben, ihren Patienten diese Methode auch vorzuschlagen."
Prof. Dr. med. Bert Reichert, Klinik für Plastische, Wiederherstellende und Handchirurgie, Klinikum Nürnberg
Allerdings eignet sich die Methode nicht für jeden Patienten: erfahrene Handchirurgen wie Prof. Bert Reichert richten sich dabei nach verschiedenen Kriterien, darunter:
- Wie stark ist der tastbare Strang mit der Haut und dem umliegenden Gewebe „verwachsen“?
- Wo und wie stark ist die Beugung fortgeschritten?
- Welche Fingergelenke sind betroffen - wie nah sind Strukturen wie Nerven und Blutgefäße, die bei dem Eingriff verletzt werden könnten?
- Wie breit ist der Strang?
- Konzentriert sich die Erkrankung auf einen einzigen „Strang“ oder hat sie sich weiter ausgebreitet?
"Wenn das Ganze nicht wie eine 'Wäscheleine' zwischen zwei Pfosten aufgespannt in der Hand vorliegt, sondern eher wie ein Netz, mit Verbindungen zur Seite hin, auch zur Haut, dann merkt man schon, das ist hier nicht wirklich eine gute Ausgangssituation."
Prof. Dr. med. Bert Reichert, Klinik für Plastische, Wiederherstellende und Handchirurgie, Klinikum Nürnberg
Um die genannten Kriterien zu beurteilen, müssen die Handchirurgen die Hand nicht nur sehen, sondern auch abtasten. Doch wenn Patienten sich mit dieser Methode behandeln lassen, profitieren sie, da keine Narben auf der Hand entstehen und die Hand so schon unmittelbar nach Abklingen der lokalen Betäubung wieder einsetzbar ist. Auch wenn die Behandler „blind“, ohne Sichtkontrolle der beteiligten Strukturen arbeiten, ist die Komplikationsrate gering.
"Ich hab viel Sympathie dafür, dass Handchirurgen erst einmal sagen, man muss sicherstellen, dass alles unter Kontrolle bleibt – aber auf der anderen Seite, wenn man die großen Zahlen anschaut, aus Großbritannien oder aus Dänemark, gibt es solche Studien, wo viele viele tausend Fälle untersucht wurden: Wie oft ist wirklich etwas kaputt gegangen? Dann ist es ganz erstaunlich, dass diese Methode einen sehr sehr niedrigen Komplikationsgrad hat."
Prof. Dr. med. Bert Reichert, Klinik für Plastische, Wiederherstellende und Handchirurgie, Klinikum Nürnberg
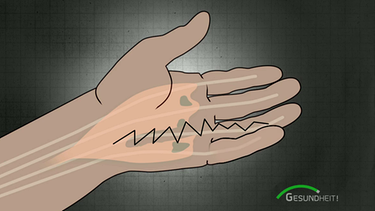
Offene Operation: Alternative zur minimalinvasiven Behandlung
Die Alternative zur Nadelfasziotomie ist eine klassische Hand-Operation. Bei der sogenannten offenen Operation wird die Haut mit einem typischen Zick-Zack-Schnitt geöffnet und das befallene Gewebe entfernt. Der Heilungsprozess ist dadurch deutlich aufwändiger als beim minimalinvasiven Vorgehen – aber auch nachhaltiger.
Wichtig für ein gutes Ergebnis der Operation: ein geübter Operateur, und die Nachsorge, die ein „Einsteifen“ der Hand verhindert. Dr. Bernd Kühlein, der in seiner Praxis sehr viele Dupuytren-Patienten behandelt – sowohl mit PNF also auch mit klassischen Operationen – empfiehlt, sich schon früh um die Nachsorge zu kümmern.
"Mir ist es sehr wichtig, dass sehr früh die Beugung wieder geübt wird. Eigentlich normalerweise wenn die Wunden trocken sind, ungefähr nach fünf Tagen, gebe ich schon tagsüber die Hand frei und sage den Patienten immer: nachts wird die Hand gestreckt und tagsüber gebeugt."
Dr. med. Bernd Kühlein, Facharzt für Plastische Chirurgie und Handchirurgie, München
Kühlein empfiehlt, sich schon im Vorfeld der Operation um Physiotherapie-Termine zu bemühen und nach der Operationen einen sogenannten Streck-Handschuh für die Nacht zu tragen. Sechs Wochen sollten sich Patienten nach der Operation intensiv um ihre Hand bemühen, das trägt zu einer guten und zeitnahen Wiederherstellung der Funktionalität der Hand bei.
Da bei der OP im Gegensatz zur PNF das befallene Gewebe entfernt wird, kommt es statistisch gesehen später zu Rezidiven, d.h. zum Wiederauftreten der Erkrankung. Eine PNF kann dagegen, da mit wenig Narbenbildung verbunden, beliebig oft wiederholt werden, eine wiederholte Hand-OP wird durch die Narbenbildungsprozesse immer schwieriger. Auch aus diesem Grund empfiehlt Dr. Kühlein seinen Patienten, wenn es möglich ist, zunächst eine PNF durchzuführen: Damit kann auch die Zeit, bis eine Hand-OP nötig wird, verlängert werden.
Empfehlungen
Adressen zu den Themen PNF und Strahlentherapie