Diagnose Brustkrebs Therapien und Lebenshilfe bei Brustkrebs
Je früher, desto besser … Frauen, deren Brustkrebs sehr früh erkannt wird, haben gute Chancen auf Heilung. Aber was ist die geeignete Therapie? Prof. Nadia Harbeck von der LMU mit den neuesten wissenschaftlichen Erkenntnissen.

Brustkrebs ist die häufigste Krebserkrankung der Frau. Dabei wandeln sich Brustdrüsenzellen in bösartige Zellen um. Diese Tumorzellen können auch in den Körper streuen, wobei zum Beispiel Knochen-, Lungen- oder Lebermetastasen entstehen: Das sind Krebs-Zellen aus der Brust, die sich bösartig verändert und Absiedlungen gebildet haben.
Brustkrebs betrifft etwa jede achte bis zehnte Frau in Europa. In Deutschland gibt es nach aktuellen Angaben des Robert-Koch-Institutes eine Neuerkrankungsrate von etwa 70.000 Frauen pro Jahr. Jedes Jahr sterben circa 15.000 bis 17.000 Frauen an Brustkrebs.
Buchtipp:
Fest steht, dass meist Frauen ab dem 50. Lebensjahr an Brustkrebs leiden, aber auch junge Frauen können erkranken. Wegen der Häufigkeit und der Gefährlichkeit, aber auch dem Bezug zur weiblichen Brust ist diese Krebsart wie wenige andere mit Ängsten befrachtet. Doch die Heilungschancen steigen.
Dem Dossier liegt ein Interview mit Professor Dr. Nadia Harbeck zugrunde, der Leiterin des Brustzentrums am LMU Klinikum in München.
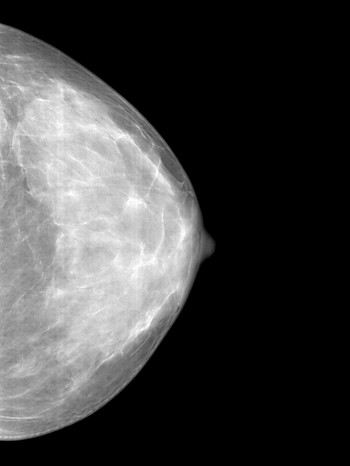
Nur jede zehnte Frau geht regelmäßig zur Brustkrebsfrüherkennung. Dabei lautet die Devise: Je früher man die Erkrankung entdeckt, desto besser. Selbst ertasten kann eine Frau einen Knoten in der Brust, wenn er etwa einen Durchmesser von einem Zentimeter hat. Bei der Früherkennung, zum Beispiel mithilfe der Mammographie, kann man sehr viel kleinere Tumoren sehen und auch Vorstufen erkennen.
- Jede Frau, auch junge Frauen, sollte mindestens einmal im Jahr zum Frauenarzt gehen, damit die Krebsvorsorge durchgeführt wird. Dazu gehört sowohl der Unterleib, also die Krebsvorsorge bei der Gebärmutter, als auch das Abtasten der Brust durch den Arzt.
- Außerdem wird empfohlen, die Brust selber abzutasten.
- "Daneben ist eine regelmäßige Mammographie sinnvoll. Eine Basismammographie als Vergleichsbasis für spätere Untersuchungen sollte ab dem 35. Lebensjahr erfolgen. Eine regelmäßige Mammographie empfehlen wir dann im Rahmen des Mammographie Screenings ab dem 50. Lebensjahr", betont Professor Dr. Nadia Harbeck.
- Wenn Frauen ein familiäres Risiko haben, sollte man die Mammographie, aber auch die Tastuntersuchung und den Ultraschall früher durchführen. Das kann man mit dem Frauenarzt besprechen. In einem intensivierten Früherkennungsprogramm wird Frauen mit familiärer Belastung auch die regelmäßige MRT-Untersuchung angeboten.
- Der eindeutige Nutzen einer Mammographie ab dem 50. Lebensjahr ist klar bewiesen, vor allem weil das Risiko zu erkranken ab diesem Alter deutlich erhöht ist.
- Auch das Risiko, durch die Bestrahlung an Krebs zu erkranken, besteht eher theoretisch.
"Meine Kollegin Professor Heywang-Köbrunner bringt den recht eindrucksvollen Vergleich, dass das Risiko durch die Mammographie Krebs zu bekommen, dem Risiko entspricht, von ein bis drei Zigaretten pro Jahr Lungenkrebs zu bekommen."
Prof. Harbeck
Im September 2002 beschloss der Bundestag die deutschlandweite Einführung eines Mammographie-Screeningprogramms DMS (Röntgenreihenuntersuchung der Brust) zur Brustkrebsfrüherkennung bei Frauen im Alter von 50 bis 69 Jahren. Dadurch sollen die Frauen für diese Krebsart sensibilisiert und die Heilungschancen wesentlich verbessert werden. Seit dem 1.1.2004 hat jede Frau in dieser Altersgruppe in Deutschland alle zwei Jahre einen Anspruch auf eine Mammographie.
Die Frauen brauchen selbst nicht aktiv zu werden, denn die Einladung zum Screening kommt per Post ins Haus, aber die Frauen können auch eine Mammographie einfordern. Die Teilnahme ist freiwillig. In Deutschland folgen nur etwas mehr als 50 Prozent der Frauen dieser Einladung. Ein Vergleich zu anderen Ländern mit Screening-Programmen: In den Niederlanden folgen 80 Prozent der Frauen dem Programm.
Wie der Standard gewahrt wird
Um eine hohe Erkennungsrate gewährleisten zu können, gelten bundesweit einheitliche Qualitätsanforderungen an die Ärzte. Die Mediziner wie auch das Untersuchungspersonal müssen regelmäßig an Fortbildungskursen teilnehmen, damit sie auch die schwierigsten Befunde erkennen. Als Screeningarzt kann nur arbeiten, wer jährlich über 5.000 Mammographien durchführt.
Auch auf dem Land
Da die Anfahrtswege für die Frauen kurz sein sollen, wurde das Bundesgebiet in Screeningregionen unterteilt, die alle über ein eigenes Untersuchungszentrum verfügen. Um die Schwellenangst zu verringern, werden die Zentren möglichst nicht in Kliniken integriert, sondern in neutralen Räumen untergebracht. In ländlichen Gegenden sind "Mamma-Busse" im Einsatz, die die einzelnen Städte und Dörfer einer Region zum Test vor Ort anfahren.
In den USA empfehlen Ärzte regelmäßige Mammographien bereits ab dem 40. Lebensjahr. Prof. Harbeck hält dies nicht in jedem Fall für sinnvoll:
- Im Alter um die 40 Jahre ist die Mammographie nicht so zuverlässig, da das Drüsengewebe noch sehr dicht ist.
- Zudem ist das Gewebe aufgrund der Hormonaktivität strahlensensibler.
- In Deutschland wird gerade die Datenlage in Fachgremien geprüft, um das Mammographie-Screening auch Frauen ab 45 Jahren und bis 75 Jahre anzubieten.
"Wir wissen jedoch, dass in Ländern, in denen gescreent wird, die Sterberate der Brustkrebsfälle deutlich zurückgegangen ist. In den wegweisenden Studien wurde dadurch die Sterblichkeit um ein Drittel bis zur Hälfte reduziert, weil man die Tumoren früher erkennt und damit besser behandeln kann."
Prof. Nadia Harbeck, Leiterin des Brustzentrums der Universität München
Niemand kennt die Brust besser als die Frau selbst. Sie bemerkt häufig die ersten Warnsignale. Mindestens einmal im Monat sollte sich jede Frau eingehend mit ihrer Brust befassen, sie beobachten und abtasten. Die ständige Kontrolle schärft die Sensibilität für kleinste Veränderungen.
Die wichtigsten Regeln für die Tastuntersuchung
- Der beste Zeitpunkt ist kurz nach der Periode.
- Abtasten am besten unter der Dusche, weil durch das Wasser der Hautwiderstand verringert wird.
- Die gesamte Brust am besten kreis- oder meanderförmig abfahren und oberflächlich und in der Tiefe abtasten, um etwaige knotige Veränderungen festzustellen, die vorher noch nicht bemerkt wurden.
"Die eine Ursache für Brustkrebs gibt es nicht. Brustkrebs ist ein multifaktorielles Geschehen. Das heißt: Brustkrebs hat viele Einflüsse. Und insofern ist eine gesunde, ausgeglichene Lebensführung sicherlich hilfreich, aber es gibt zu vielen Dingen keine konkreten Zusammenhänge. Regelmäßige körperliche Aktivität und ein normaler Body Mass Index senken jedoch nachgewiesenermaßen das Brustkrebsrisiko und erhöhen bei bereits betroffenen Frauen die Heilungschancen nach Erstdiagnose."
Prof. Nadia Harbeck, Leiterin des Brustzentrums der LMU München
In großen Studien hat man herausgefunden, dass Frauen, die Hormone in den Wechseljahren über einen Zeitraum von mehr als fünf Jahren einnehmen, ein etwas erhöhtes Risiko haben, an Brustkrebs zu erkranken als Frauen, die keine Hormone nehmen.
Tipp
"Deshalb ist es wichtig, dass man mit seinem Frauenarzt berät, was für und was gegen die Hormongabe spricht, ob es möglicherweise Alternativen gibt und für den Einzelfall eine fundierte Entscheidung fällt."
Prof. Nadia Harbeck, Leiterin des Brustzentrums der LMU München
Diagnose Brustkrebs - das ist eine ungeheure psychische Belastung für jede Frau. Ängste kommen auf: vor der Lebensbedrohung Krebs, dem Verlust der Brust, aber auch vor den verschiedenen Therapien.
Besonders die Chemotherapie ist mit Ängsten überfrachtet. Deshalb ist die umfassende Aufklärung der Patientin durch ihre Ärzte, aber auch mithilfe von anderen Betroffenen und Psychoonkologen von zentraler Bedeutung.
Nur so kann sie gemeinsam mit ihren Ärzten eine Therapieentscheidung treffen. Die Therapie folgt dem Grundsatz: So aggressiv wie nötig, so schonend wie möglich.
"Wir gehen heute generell davon aus, dass wir mindestens zwei Drittel aller Patientinnen mit Diagnose Brustkrebs heilen können. Auch im fortgeschrittenen Stadium ist Brustkrebs eine Krankheit, die man heute sehr gut und auch über längere Zeit behandeln kann. Allerdings: Sobald einmal Absiedlungen, also Metastasen, im Körper sind, ist die Erkrankung als solche nicht mehr heilbar, d.h. wir können nicht mehr alle Krebszellen dauerhaft aus dem Körper entfernen."
Prof. Nadia Harbeck, Leiterin des Brustzentrums der LMU München
Brustkrebs ist immer eine Erkrankung des ganzen Körpers, auch wenn man "nur" einen Knoten in der Brust tastet. Die Therapie besteht bei Ersterkrankungen aus
- der Entfernung des Knotens in der Brust und des Wächterlymphknotens bzw. - bei tumorbefallenen Lymphknoten - aller Lymphknoten in der Achselhöhle, also der Operation, eventuell mit einer anschließenden Strahlentherapie.
- Daneben gibt es die medikamentösen Therapien:
- Die Chemotherapie hilft, vorhandene Tumorzellen, die schon in den Körper gestreut sind, abzutöten. Sie kann vor (neoadjuvant) oder nach (adjuvant) der Operation durchgeführt werden.
- Die Anti-Hormontherapie wird nur bei einer hormon-empfindlichen Brustkrebs-Erkrankung eingesetzt.
- Die Antikörpertherapie wird nur bei Tumoren eingesetzt, die den Wachstumsfaktor HER2 aufwiesen, also HER2-positiv sind.
- Eine Immuntherapie kann heute bei den sogenannten triple negativen Tumoren (ohne Hormon- und HER2 Rezeptoren) zusätzlich zur Chemotherapie eingesetzt werden.
"Die Anti-Hormontherapie reicht bei weniger aggressiven hormonempfindlichen Tumoren aus."
Prof. Harbeck
Oft ist die Operation nicht mehr der erste Behandlungsschritt, sondern man beginnt mit einer sog. neoadjuvanten präoperativen medikamentösen Therapie, um zu sehen, wie der Tumor auf die Medikamente anspricht. Dadurch kann man die Therapie auch nochmal anpassen, wenn der Tumor nicht ausreichend anspricht, und so die Heilungschancen verbessern.
Um die Diagnose stellen zu können, benötigt man heute nur noch ein winzig kleines Stück Gewebe aus der Brust. Die Entnahme des Gewebes kann man ambulant durchführen, es wird eine Biopsie entnommen. Dann bespricht der Arzt mit der Patientin die verschiedenen Therapiemöglichkeiten.
Wichtig ist, dass heute die sofortige Operation nicht in allen Fällen die beste Lösung ist. Je nach Tumorbiologie kann es heute besser sein, zuerst für etwa ein halbes Jahr Medikamente zu geben und erst danach zu operieren. Dies ermöglicht die Anpassung der postoperativen Therapie an das Ansprechen zum Zeitpunkt der Operation. Bei hormonrezeptor-positiven Tumoren kann man durch eine drei- bis vierwöchige Antihormontherapie vor der Operation feststellen, ob die Tumorzellen ausreichend hormonempfindlich sind und man auf eine Chemotherapie verzichten kann.
Wenn es um die Operation geht, ist auch Thema, ob man die Brust abnehmen muss oder ob man sie erhalten kann. Die Entfernung der Brust ist der Entfernung des Tumors (mit anschließender Nachbestrahlung) gleichwertig in Bezug auf die Heilungschancen. Welche Operation empfohlen wird, hängt u.a. von Brustgröße und Tumorgröße ab.
Für die vorbeugende medikamentöse Therapie muss man bei hormonempfindlichen Tumoren entscheiden, ob man eine Chemotherapie und eine Anti-Hormontherapie machen muss oder ob eine Anti-Hormontherapie alleine ausreichend ist. Bei Tumoren mit dem HER2-Rezeptor oder bei den sog. dreifach-negativen Tumoren (nicht hormonempfindlich, kein HER2-Rezeptor) empfiehlt man heute die neoadjuvante Therapie. Je nach Ansprechen kann die Therapie dann nach der Operation nochmal angepasst werden. Dieses Vorgehen nennt man personalisierte Medizin.
"Bei der Ersterkrankung wird gemeinsam überlegt, was die beste Therapie ist, mit den besten Heilungschancen und dem besten kosmetischen Ergebnis. Die sofortige Operation nach Diagnosestellung kann je nach Tumorbiologie auch von Nachteil sein."
Prof. Harbeck
Beim frühen Brustkrebs ohne Fernmetastasen ist es nicht notwendig, eine Vollgenomanalyse der Tumoren durchzuführen, da es noch keine darauf basierenden Therapien gibt.
"In dem Bereich gibt es Anbieter, die sich die Analyse von den Patientinnen teuer bezahlen lassen. Davon rate ich ab. Etwas Anderes und durchaus sinnvoll ist es, wenn die Klinik im Rahmen eines strukturierten Programmes, einem sogenannten Molekularen Tumorboard, solche Analysen vornimmt. Dies ist heute in der Regel beim fortgeschrittenen metastasierten Brustkrebs der Fall. Hier kann es interessant sein, die Genstruktur des Tumors zu bestimmen, da dies Hinweise auf mögliche zielgerichtete Therapien geben kann."
Prof. Harbeck
Eine Chemotherapie birgt immer ein Risiko: Bis zu zwei Prozent der Patientinnen erleiden schwere Nebenwirkungen. Deswegen gilt die Regel: Eine Chemotherapie wird nur eingeleitet, wenn die Patientin ein Rückfallrisiko von über zehn Prozent über zehn Jahre hat.
Prof. Harbeck schätzt, dass ca. 10.000 bis 15.000 Frauen pro Jahr in Deutschland eine unnötige Chemotherapie erhalten. Denn es gibt noch keine sicheren Diagnosefaktoren, um festzustellen, ob der Tumor auf die Chemotherapie anspricht.
"Früher konnte man nur sehr grob das Risiko, wie sich der Krebs weiterentwickeln wird, beschreiben. Aus Angst, dass eine Frau zu wenig Therapie bekommt, hat man daher bei zu vielen Frauen eine Chemotherapie verschrieben, z.B. bei allen Frauen mit befallenden Lymphknoten. Das muss man heute nicht mehr machen. Mit Hilfe von sogenannten Multigentests untersuchen wir beispielsweise den Tumor und schauen, wie aggressiv die Tumorzellen sind. So können Ärzte Frauen, die zur Ersttherapie kommen, dann raten, ob sie eine vorbeugende Chemotherapie brauchen oder ob sie nicht erforderlich ist, weil der Tumor wenig aggressiv ist."
Prof. Nadia Harbeck, Leiterin des Brustzentrums der LMU München
Gentests können helfen
Heutzutage kann bei hormonempfindlichen HER-negativen Tumoren und 0-3 befallenen Lymphknoten das Tumorgewebe mit Multigentests untersucht werden, um festzustellen, wie hoch das Rückfallrisiko ist. Dazu gibt es vier verschiedene Testverfahren: MammaPrint, Onkotype DX, Endopredict und Prosigna. Dabei wird in zentralen Laboratorien (bei Onkotype DX z.B. eines in den USA) oder in den lokalen Pathologieinstituten getestet, wie aggressiv und schnellwachsend der Tumor ist. Der Grund für die Zentralisierung bei einigen dieser Tests ist, dass man bestimmte teure Geräte, eine optimale Qualitätssicherung und viel Fachexpertise dafür braucht. Aufgrund des Genmusters kann errechnet werden, wie hoch das Risiko für einen Rückfall ist. Bei Patientinnen ohne Lymphknotenbefall werden diese Tests im Rahmen der Regelversorgung angeboten. Auch bei 1-3 befallenen Lymphknoten kann ein solcher Test jedoch sinnvoll sein – hier wird der Test bisher nicht in jedem Fall von der Kasse übernommen, daher muss ggf. die Kostenübernahme mit der Krankenkasse vorher abgeklärt werden.
Eine Chemotherapie birgt immer ein Risiko: Bis zu zwei Prozent der Patientinnen erleiden schwere Nebenwirkungen. Deswegen gilt die Regel: Eine Chemotherapie wird nur eingeleitet, wenn die Patientin ein Rückfallrisiko von über zehn Prozent über zehn Jahre hat.
"Ansonsten sind die Nebenwirkungen womöglich höher als die Wirkung der Therapie."
Prof. Harbeck
- In ein zertifiziertes Brustzentrum gehen, denn Brustkrebs ist kein Notfall, bei dem man sofort handeln muss. Es ist immer genug Zeit, zusammen mit den Frauenarzt zu besprechen, welches Brustzentrum geeignet ist.
- Im Brustzentrum nachfragen, welche Therapien oder Studien angeboten werden. Durchaus auch direkt fragen, wie die Entscheidung für oder gegen eine Chemotherapie getroffen wird, ob eben ein Multigentest am Tumorgewebe durchgeführt wird oder das Ansprechen auf die Antihormontherapie durch eine drei- bis vierwöchige Antihormontherapie vor der Operation geprüft wird.
"Für die Forschung auf diesem Gebiet der Vermeidung von Chemotherapie sind Frau Prof. Nitz und ich 2023 mit dem Deutschen Krebspreis ausgezeichnet worden."
Prof. Harbeck
Triple-negativ
Tumoren, die weder hormonempfindlich (also weder auf Östrogen noch auf Progesteron reagieren) noch HER2-positiv sind, nennt man triple-negativ, d.h. dreifach negativ. Sie werden immer mit einer Chemotherapie behandelt, da die anderen Therapien keinen Erfolg versprechen. Diese Chemotherapie wird heute in Regel bereits vor der Operation durchgeführt. Bei Tumoren, die größer als 2 cm sind oder solchen mit Lymphknotenbefall wird sie durch eine Immuntherapie ergänzt.
Die vorbeugende (adjuvante) Anti-Hormontherapie bei hormonrezeptor-positiven Tumoren wird in der Regel über mindestens fünf Jahre durchgeführt. Bei einem hohen Rückfallrisiko (und guter Verträglichkeit) können auch zehn bis zu zehn Jahre Einnahme sinnvoll sein.
- Patientinnen vor den Wechseljahren (prämenopausal) erhalten das Antiöstrogen Tamoxifen. Prof. Harbeck: "Vor allem bei jungen Frauen mit einem hohen Rückfallrisiko ergänzen wir die Antihormontherapie mit dem Ausschalten der Eierstöcke. Dies geschieht in der Regel medikamentös, das heißt vorübergehend für zwei bis fünf Jahre, mittels einer monatlichen Spritze unter die Bauchdecke (GnRH-Analogon). Dann kann Tamoxifen oder auch ein Aromatasehemmstoff dazu gegeben werden."
- Bei Patientinnen nach den Wechseljahren (postmenopausal) sind heute sogenannte Aromatasehemmstoffe neben Tamoxifen fester Bestandteil der antihormonellen Therapie.
"In der Regel wird der Aromatasehemmstoff für fünf Jahre (anstelle von Tamoxifen) gegeben oder es wird nach zwei Jahren Tamoxifen auf einen Aromatasehemmstoff gewechselt, der dann mindestens für drei weitere Jahre gegeben wird. Postmenopausale Frauen, deren antihormonelle Therapie mit fünf Jahren Tamoxifen bereits abgeschlossen ist, können sich noch weiter mit einem Aromatasehemmstoff vor dem Wiederauftreten der Erkrankung schützen."
Prof. Harbeck
Ob dies im Einzelfall sinnvoll ist, entscheidet der betreuende Frauenarzt oder Onkologe.
Bei hormonempfindlichen HER2-negativen Tumoren mit einem hohen Rückfallrisiko besteht die Möglichkeit, die Antihormontherapie noch mit dem CDK 4/6-Hemmstoff Abemaciclib (Verzenios®)für 2 Jahre zu ergänzen.
Bei HER2-negativen Tumoren mit einem hohen Rückfallrisiko und Vorliegen einer BRCA1 oder 2 Mutation verbessert ein Jahr Therapie mit dem PARP-Hemmstoff Olaparib (Lyparza®) ebenfalls die Heilungschancen.
Die Antikörpertherapie wird speziell ausgerichtet auf die Eigenschaften der Tumorzellen, die bei der einzelnen Patientin vorliegen.
Mehrere solche Therapien sind in Deutschland zugelassen für Brustkrebs im frühen Stadium zur Vorbeugung von Metastasen und/oder im fortgeschrittenen Stadium zur Behandlung von Metastasen.
"Diese biologischen Therapien sind ein großer Fortschritt, weil man damit die Tumorerkrankung sehr gut kontrollieren kann und eventuell auch noch höhere Heilungsraten erreichen kann."
Prof. Nadia Harbeck, Leiterin des Brustzentrums der LMU München
HER2 ist ein Wachstumsfaktorrezeptor, über den Signale von der Zelloberfläche ins Zellinnere weitergegeben werden, sodass sich die Zelle öfter teilt. HER2-positiv bedeutet, dass große Mengen dieses Rezeptors im Gewebe nachgewiesen wurden. Dies ist ein Zeichen für einen eher aggressiven Tumor, an dem ca. 15-20 Prozent der Brustkrebspatientinnen erkranken. Aber heutzutage gibt es zielgerichtete Therapien, die gegen spezielle Eigenschaften des Tumors gerichtet sind, wie z. B. die Antikörpertherapie bei HER2-positiven Tumoren. Eine solche Therapie wird bei einer Ersterkrankung vorbeugend für ein Jahr gegeben.
Heute weiß man aufgrund großer Studien mit über 13,000 Patientinnen, dass eine einjährige Antikörpertherapie mit Trastuzumab (Herceptin®) bei HER2-positivem Brustkrebs (das heißt: der Tumor hat viele Empfangsantennen für diesen Antikörper auf der Zelloberfläche) eine deutliche Verbesserung der Heilungschancen bewirkt. Die Zulassung für diesen Antikörper bei frühem Brustkrebs gibt es seit Mai 2006 für Patientinnen mit HER2-positivem Tumor und der Indikation für eine Chemotherapie, die heute in der Regel bereits vor der Operation (neoadjuvant) gegeben wird. Prof. Nadia Harbeck: "Diese Patientinnen behandeln wir bereits jetzt nach der Erstdiagnose vorbeugend für ein Jahr mit Antikörpern. Seit 2015 gibt es auch die Möglichkeit, vor der Operation zwei gegen HER2 gerichtete Antikörper (Trastuzumab und Pertuzumab) zu verabreichen, die die Wirkung der Chemotherapie auf den Tumor noch einmal verstärken. Und wenn dann bei der Operation noch nicht alle Tumorzellen in der Brust verschwunden sind, wird heute nach Operation ein anderer Antikörper gegeben, der mit einer Chemotherapie gekoppelt ist (T-DM1, Kadcyla®). Dadurch können dann die Heilungschancen nochmal verbessert werden. Für Tumoren mit hohem Rückfallrisiko, die neben HER2-Rezeptoren auch Hormonrezeptoren aufweisen, gibt es auch die Möglichkeit einer 1-jährigen Behandlung mit dem kleinen Molekül Neratinib (Nerlynx®) nach dem abgeschlossenen ersten Jahr einer Antikörper-basierten anti-HER2 Therapie.
Stufenplan - je nach Fortschreiten des Tumors
Bei diesem Stufenplan werden die einzelnen Therapieschritte von einer Vielzahl von Faktoren gesteuert. Deswegen ist es wichtig, alle Informationen auf einen Tisch zu legen und auch mit verschiedenen Ärzten von verschiedenen Fachrichtungen in den Tumorboards zu diskutieren – Frauenärzten, Strahlentherapeuten, Röntgenärzten, Onkologen und Pathologen - um dann eben gemeinsam mit der Patientin zu einer Entscheidung zu kommen. Und jeder Therapieplan ist ganz individuell.
Der Fortschritt bei den zielgerichteten Medikamenten ist sehr rasch: Bei Patientinnen mit fortgeschrittenem HER2-positivem Brustkrebs wird heute Trastuzumab mit Pertuzumab (und einer Chemotherapie) kombiniert. Gleichzeitig gibt es nicht nur diese Antikörper, sondern auch Antikörper die direkt an eine Chemotherapie gekoppelt sind, sogenannte Antikörper-Wirkstoff Konjugate (T-DXd, Enhertu®;T-DM1, Kadcyla®) sowie sogenannte kleine Moleküle (Tucatinib, Tukysa®; Lapatinib, Tyverb®), die heute nach Versagen von Trastuzumab® zugelassen sind.
Ein weiterer Antikörper gegen Blutgefäßneubildung (Bevacizumab, Avastin®) ist bereits bei fortgeschrittenem HER2-negativem Brustkrebs zugelassen.
Für die hormonempfindliche HER2-negative fortgeschrittene Erkrankung sind bereits mehrere Medikamente zugelassen, die die Wirkung der Antihormontherapie noch deutlich verstärken können: Everolimus (Afinitor®), Alpelisib (Piqray®) und auch drei sogenannte CDK 4/6 Hemmstoffe, Palbociclib (Ibrance®), Ribociclib (Kisquali®) und Abemaciclib (Verzenios®).
Die erste Immuntherapie bei Brustkrebs, Atezolizumab (Tecentriq®), wurde im Sommer 2019 beim fortgeschrittenen triple-negativen Brustkrebs zugelassen. Seit 2022 steht es mit Pembrolizumab (Keytruda®) eine weitere Immuntherapie zur Verfügung, die nicht nur beim metastasierten sondern auch beim frühen triple-negativen Mammakarzinom eingesetzt werden kann. Für die zweite Therapielinie beim metastasierten triple negativen Mammakarzinom ist das Antikörper-Wirkstoffkonjugat Sacituzumab Govitecan (Trodelvy®) heute die Standardtherapie.
Tumoren, die früher als HER2-negativ bezeichnet wurde, können heute noch genauer als HER2-low oder HER2-0 definiert werden. Bei HER2-low Tumoren ist seit Anfang 2023 auch das Antikörper-Wirkstoffkonjugat Trastuzumab-Deruxtecan (T-DXd) als Ersatz einer klassischen Chemotherapie ab der Zweitlinie zugelassen.
Auch bei familiärem Brustkrebs mit BRCA-1- oder -2-Mutationen gibt es heute mit den PAPR-Inhibitoren Olaparib (Lyparza®) und Talazoparib (Talzenna®) neue zielgerichtete Medikamente für die fortgeschrittene Brustkrebserkrankung.
Weitere moderne zielgerichtete Medikamente, wie z.B. neue Antikörper-Medikamenten-Konjugate oder kleine Moleküle werden derzeit auch in Deutschland in Studien erprobt. Es besteht begründete Hoffnung, dass mit den neuen zielgerichteten Therapien in Zukunft viele Tumoren wirksamer und gleichzeitig nebenwirkungsärmer behandelt werden können. In einem sogenannten molekularen Tumorboard kann man heute das Gewebe der metastasierten Erkrankung auf Genveränderungen prüfen lassen und sich daraus ergebende Therapieempfehlungen erhalten, sofern sich behandelbare Veränderungen zeigen.
Eine Krebsdiagnose stürzt viele Frauen in ein tiefes Loch. Denn natürlich machen sie sich Sorgen, wie es gelingt, den Tumor zu bekämpfen. Und auch die Angst vor Nebenwirkungen der Therapien und Schmerzen taucht auf.
Angst vor Schmerzen - zu Recht?
Krebsbedingte Schmerzen treten bei Brustkrebs vor allem in späteren Stadien bei einer sehr fortgeschrittenen Erkrankung auf. Hier gibt es neue Medikamente, die spezielle Schmerzformen, wie zum Beispiel Knochenschmerzen, wirksam behandeln.
"Und natürlich hat man auch in der Schmerztherapie generell große Fortschritte gemacht, zum Beispiel mit sogenannten Schmerzpumpen, die man unter die Haut gepflanzt bekommt und die bei Bedarf Schmerzmittel abgeben. Wir arbeiten bei der Kontrolle von Symptomen wie Schmerzen oder Atemnot auch eng mit unseren Kollegen von der Palliativmedizin zusammen, sodass die Patientinnen immer einen fachlich kompetenten Ansprechpartner für ihre Probleme haben."
Prof. Nadia Harbeck, Leiterin des Brustzentrums der LMU München
Gegen die Angst: Angebote bei psychischer Belastung
Prof. Harbeck hält es für zentral, dass im Brustzentrum Psychoonkologen mitarbeiten, die für die Patientinnen als Ansprechpartner da sind.
"Bereits 2002 haben wir an der LMU Frauenklinik das Projekt 'Betroffene beraten Betroffene' gestartet, in dem bereits bei der Erstdiagnose eine Betroffene Auskunft gibt, wie Brustkrebs und die erforderliche Therapie aus Sicht einer Patientin erlebt werden. Damit hoffen wir, Ängste mindern zu können, so dass die Patientinnen informierter und angstfreier ihre Therapie mitgestalten können. Wir freuen uns, dass dieses Projekt, bei dem uns Renate Haidinger von Brustkrebs Deutschland e.V. unterstützt, schon mehr als fünfzehn Jahre erfolgreich läuft."
Prof. Nadia Harbeck
Generell sollte jede Patientin mit frühem Brustkrebs fest daran glauben, dass sie geheilt werden kann. Es gibt keinen konkreten Zeitpunkt der Entwarnung, aber je mehr Zeit man zwischen die Erstdiagnose und den heutigen Tag legt, umso unwahrscheinlicher ist es, dass die Erkrankung wieder kommt.
"Die Gefahr, dass der Krebs an anderen Stellen im Körper oder an Ort und Stelle wieder ausbricht, hängt sehr stark vom Stadium der Ersterkrankung ab. In unserem Nachsorgeprogramm kommen die Patientinnen zunächst alle drei Monate zum ihrem Frauenarzt und nach fünf Jahren jährlich. Danach sprechen wir auch schon wieder von der Vorsorge."
Prof. Nadia Harbeck, Leiterin des Brustzentrums der LMU München
Bei jeder Brustkrebserkrankung ohne Fernmetastasen gehört eine Operation zur Therapie dazu. Für viele Frauen eine Schreckensvision. Dabei kann die moderne Medizin bei mehr als drei Viertel der Frauen die Brust erhalten. Das heißt: Bei der Operation wird nur der Tumor, nicht aber die Brust entfernt. Selbst bei großen Tumoren kann dies versucht werden, unter Umständen erst nach einer Vorbehandlung durch eine neoadjuvante Chemotherapie, die den Tumor verkleinert.
Im Regelfall wird der Tumor immer aus der Brust entfernt, sofern keine Fernmetastasen vorliegen. Nur bei Patientinnen, bei denen aus anderen Gründen, wie z.B. schweren Begleiterkrankungen, keine Operation durchgeführt werden kann, würde man eine rein medikamentöse Therapie einleiten. In mehr als 95 Prozent aller Fälle wird operiert.
Prof. Harbeck betont, dass es heute nicht mehr so ist, dass man aufwacht und plötzlich ist die Brust entfernt worden, ohne dass dies vorher mit der Patientin genau besprochen wird.
"Diese Angstvorstellung gehört der Vergangenheit an. Wir sichern die Diagnose durch eine Stanze in den Tumor, die wir vorher ambulant durchführen. Der Pathologe sagt uns dann genau, was für ein Tumor vorliegt. Und durch die Bildgebung - Ultraschall und Mammographie (und ggf. Kernspintomographie) - wissen wir um die Ausdehnung des Tumors. Sollte sich dann doch etwas Unerwartetes während der Operation ergeben, hört man lieber auf und bespricht mit der Patientin noch einmal neu, wie operiert werden soll."
Prof. Nadia Harbeck, Leiterin des Brustzentrums der LMU München
Selbst bei großen Tumoren wird versucht, die Brust zu erhalten. Hier gibt es zum Beispiel die Möglichkeit, wenn eine Chemotherapie ohnehin notwendig ist, diese zeitlich vorzuziehen und dadurch den Tumor zu verkleinern. In den wenigen Fällen, in denen man wirklich die Brust entfernen muss, weil der Tumor so ausgedehnt ist, kann man heute mit einem Wiederaufbau bei der ersten Operation oder zu einem späteren Zeitpunkt sehr, sehr gute kosmetische Ergebnisse erzielen.
Die Entfernung der Achsellymphknoten ist nach wie vor der Standard. Wenn die Lymphknoten klinisch nicht befallen scheinen, kann heute die sogenannte Wächter-(Sentinel-)Lymphknoten-Technik angewendet werden. Hierbei wird nur noch der Lymphknoten entfernt, der die Brust entsorgt; dies können manchmal auch mehrere Lymphknoten sein. Wenn diese nicht von Tumorzellen befallen sind, verzichtet man heute auf die Entfernung weiterer Lymphknoten. Auch bei einem oder zwei befallenen Wächterlymphknoten kann man heute in Einzelfällen auf eine weitere Operation verzichten - vorausgesetzt ist jedoch, dass nach der brusterhaltenden Operation eine Nachbestrahlung und eine vorbeugende medikamentöse Therapie erfolgen.
Die Brust als sichtbares Zeichen der Weiblichkeit zu verlieren, ist viel mehr als nur ein körperlicher Akt. Jede Frau lernt auf ihre Weise, damit zu leben. Eine Brustamputation ist heute in der Regel vermeidbar. Weniger als 30 Prozent aller Brustkrebspatientinnen müssen sich heute mit dieser neuen Lebenssituation vertraut machen.
Wie verläuft der Wiederaufbau einer Brust?
Es gibt mehrere Möglichkeiten. Man kann ein Kissen aus Fremdmaterial - etwa aus Silikon - in die Brust einlegen, oder man macht einen Wiederaufbau aus Eigengewebe, das man vom Rücken, vom Bauch oder vom Gesäß gewinnt.
Eine einmalige Operation oder Folgeoperationen?
Ob mehrfach operiert werden muss, hängt ganz von der Art des Wiederaufbaus ab. Beispiel Silikonkissen: Wenn der Wiederaufbau in der gleichen Sitzung wie die Brustkrebsoperation erfolgt, kann man heuet oft den Hautmantel mit der Brustwarze erhalten und die Brustform mit einem Silikonkissen wiederherstellen. Wenn der Eingriff zweizeitig erfolgt, kann man vor dem Einsetzen der Kissen die Haut z.B. mit einem Kochsalzkissen dehnen und dann erst das endgültige Kissen einsetzen. Aber auch bei den anderen Aufbaumöglichkeiten aus Eigengewebe kann es sein, dass Korrekturoperationen notwendig sind. Darauf wird der Arzt aber im Einzelfall hinweisen.
Für oder gegen einen Brustaufbau
Im Prinzip ist der Wiederaufbau jederzeit möglich - entweder gleich im Anschluss an die Krebsoperation oder nach Abschluss der medikamentösen Behandlung, aber auch zu einem späteren Zeitpunkt.
"Wichtig ist, dass die Frau von sich aus den Wunsch hat, ihren Körper zu verändern, weil sie mit ihrem Körpergefühl nach Abnahme der Brust nicht mehr zufrieden ist. Manche Patientinnen beginnen mit der entfernten Brust zu leben und merken dann zu einem späteren Zeitpunkt, dass sie kein vollständiges Körpergefühl haben. Andere Frauen sagen, sie brauchen das nicht und kommen mit den Prothesen, die man in den BH einlegen kann, gut zurecht."
Prof. Nadia Harbeck, Leiterin des Brustzentrums der LMU München